Comparaison du Dry Needling et de la thérapie manuelle des Triggers Points chez les patients atteints du syndrome de douleur myofasciale du cou et du haut du dos : examen systématique et méta-analyse
Titre original (Comparison of dry needling and trigger point manual therapy in patients with neck and upper back myofascial pain syndrome: a systematic review and meta-analysis)
Par Jennalyn Lew, Jennifer Kim, et Preeti Nair
Résumé
Contexte :
Les patients atteints du syndrome de douleur myofasciale du cou et du haut du dos ont des points Triggers Points (points gâchettes) et peuvent présenter des douleurs et une diminution des fonctions. Les techniques de Dry Needling (DN) et de thérapie manuelle des Triggers Points (TMPT) sont souvent utilisées pour gérer le MPS.
Objectif :
Comparer le DN et le TPMT pour réduire la douleur sur l’échelle visuelle analogique (VAS) et les scores de seuil de pression de la douleur (PPT) et améliorer la fonction sur l’indice d’invalidité du cou (NDI) chez les patients atteints de MPS du cou et du haut du dos
Méthodes :
Des recherches ont été menées dans PubMed, PEDro et CINAHL pour trouver des essais contrôlés randomisés réalisés au cours des 10 dernières années et comparant un groupe recevant le DN et l’autre recevant le TPMT. Les études ont été évaluées à l’aide de l’échelle PEDro et de l’outil Cochrane risk-of-bias pour évaluer la qualité méthodologique. Les méta-analyses ont été réalisées à l’aide d’un modèle à effet aléatoire. Les différences moyennes standardisées (d de Cohen) et les intervalles de confiance ont été calculés pour comparer la DN au TPMT pour les effets sur l’EVA, le PPT et le NDI.
Résultats :
Six essais contrôlés randomisés avec 241 participants au total ont été inclus dans cette revue systématique. La taille de l’effet de la différence entre DN et TPMT était non significative pour l’EVA [d = 0,41 (-0,18, 0,99)], pour le PPT [d = 0,64 (-0,19, 1,47)] et pour le NDI [d = -0,66 (-1,33, 0,02)].
Conclusion :
Le DN et le TPMT améliorent tous deux la douleur et la fonction à court et moyen terme. Aucun n’est supérieur à l’autre.
Mots-clés :
Syndrome de la douleur myofasciale, Dry Needling, Triggers Points, thérapie manuelle
Introduction
Le syndrome de douleur myofasciale se caractérise par la présence de Triggers Points myofasciaux actifs, qui sont des nœuds dans les muscles squelettiques, sensibles à la palpation [1]. Les facteurs de risque pour le développement du syndrome de douleur myofasciale dans le cou et l’épaule comprennent la surutilisation et les postures contraignantes prolongées [2,3]. Les muscles couramment touchés chez les patients souffrant du syndrome de douleur myofasciale du cou et de l’épaule sont le trapèze supérieur, le releveur de la scapula et l’infra-épineux [4,5]. Lors de l’examen physique, les patients présentant des points gâchettes myofasciaux actifs peuvent présenter une douleur locale, une douleur référée, une reproduction de la douleur avec une compression sur le muscle, et une réponse de contraction locale provoquée par la palpation du claquement [1]. En plus de la douleur, les patients présentant des points gâchettes myofasciaux actifs peuvent également présenter une diminution de l’amplitude des mouvements, une faiblesse musculaire, un resserrement musculaire et une diminution générale de la fonction [1,6]. Diverses interventions ont été mises au point pour traiter les problèmes susmentionnés en soulageant les Triggers Points myofasciaux [1].
La thérapie manuelle des points gâchettes (TPMT) et le dry needling (DN) sont des interventions couramment utilisées pour la gestion des points gâchettes myofasciaux et du syndrome de douleur myofasciale [7,8]. La TPMT est la première ligne de traitement conservateur et il est proposé qu’elle agisse en réduisant le chevauchement entre l’actine et la myosine par l’étirement du muscle [1]. La compression ischémique, le relâchement de la pression, la pression manuelle, la contre-tension et la compression du point gâchette sont des types de techniques de compression TPMT qui permettent de soulager la douleur au point gâchette [9-11]. La DN consiste à insérer une fine aiguille sans médicament dans la peau, les tissus sous-cutanés et le muscle pour perturber mécaniquement les points gâchettes myofasciaux en provoquant des réponses locales de contraction [1]. La méthode la plus courante de DN est appelée la technique « fast in, fast out » (entrée et sortie rapides)[12]. Cette technique consiste à insérer une aiguille dans le point gâchette myofascial jusqu’à ce que la première réponse de contraction locale soit produite ; l’aiguille est ensuite déplacée de haut en bas dans un plan rectiligne pour obtenir des réponses de contraction locale supplémentaires [12].
Il existe plusieurs revues systématiques et méta-analyses examinant l’effet de la DN ou de la compression ischémique pour réduire la douleur et améliorer la fonction pour le syndrome de douleur myofasciale du cou et de l’épaule [6,13]. Certaines de ces études examinent également l’effet de l’application de ces interventions à différents intervalles de temps [14,15]. Callejas-Marcos et al. [13], dans leur revue systématique, ont conclu que la DN réduit la douleur cervicale, mais n’ont pas pu déterminer l’efficacité de la DN par rapport à d’autres interventions. Liu et al. [14], ont rapporté une diminution de la douleur du syndrome de douleur myofasciale du cou et de l’épaule après DN à court terme (immédiatement à 3 jours) et à moyen terme (neuf-28 jours). Ong et Claydon [15] ont trouvé que la DN diminuait la douleur à trois et six mois de suivi. Cagnie et al [6], ont trouvé des preuves modérées avec la compression ischémique et des preuves fortes avec la DN pour la réduction de la douleur chez les patients présentant des points gâchettes myofasciaux. Cependant, les preuves de la capacité de l’une ou l’autre des interventions à modifier la fonction étaient faibles [6]. Il n’existe actuellement aucune revue systématique ni méta-analyse comparant l’efficacité de la DN aux techniques de TPMT pour réduire la douleur et améliorer la fonction chez les patients atteints du syndrome de douleur myofasciale du cou ou de l’épaule. Cette revue systématique a comparé l’efficacité de la DN et de la TPMT pour réduire la douleur et améliorer la fonction chez les patients atteints du syndrome de douleur myofasciale du cou et de l’épaule.
Méthodes
Enregistrement de l’étude
Ce protocole d’examen systématique a été enregistré auprès de PROSPERO 2019 (numéro d’enregistrement : CRD42019124076) et est réalisé conformément aux directives de la déclaration PRISMA.
Sources de données et recherches
En juin 2019, des recherches ont été effectuées dans les bases de données électroniques PubMed, PEDro et CINAHL. La stratégie de recherche était basée sur des combinaisons de termes MeSH et de termes en texte libre détaillés dans le tableau 1. Les recherches exactes effectuées pour chaque base de données sont détaillées dans l’annexe S1. Pour PubMed et CINAHL, des filtres ont été appliqués pour les essais cliniques, les articles en anglais, les études humaines/adultes (18+), et les études publiées au cours des 10 dernières années. Pour PEDro, des filtres ont été appliqués pour les articles en anglais et les études publiées au cours des 10 dernières années.
Myofascial pain’ OR ‘trigger point’ AND ‘Ischemic compression’ OR ‘manual therapy’ AND
Table 1.
‘Dry needling’ AND ‘Neck pain’ OR ‘shoulder pain’ OR ‘upper back pain’ OR ‘upper trapezius’
La population concernée était constituée de patients souffrant de douleurs myofasciales ou de points de déclenchement au niveau du cou, des épaules, du haut du dos et du trapèze supérieur, afin de se concentrer sur une région du corps dont les muscles sont couramment affectés.
Sélection des études
Les essais contrôlés randomisés réalisés au cours des 10 dernières années et comparant le DN au TPMT chez des adultes souffrant de douleurs au cou, à l’épaule et/ou au haut du dos étaient admissibles à l’inclusion.
Études incluses dans la revue
Les études sélectionnées répondaient aux critères suivants : TPMT qui fournissait au moins trois répétitions de compression ou de compression pendant au moins 60 secondes jusqu’à ce qu’une résistance soit ressentie et que le patient ressente un soulagement du point gâchette. Les techniques de TPMT comprenaient le relâchement de la pression, la compression ischémique, la contre-tension, la pression manuelle et la compression du point gâchette. Le DN consistait à insérer une aiguille pendant 30 secondes à 2 minutes dans le point gâchette jusqu’à ce qu’une réponse locale de contraction soit produite.
Les essais contrôlés non randomisés et les études sur les animaux ont été exclus. Ont également été exclues les études portant sur des patients ayant subi un macro-traumatisme ou une douleur postopératoire au niveau du cou, de l’épaule et du haut du dos, afin de réduire la probabilité de comorbidités confusionnelles. Les diagnostics spécifiques exclus étaient les fractures de la région du cou et du haut du dos, les radiculopathies, les lésions neurologiques et les maladies dégénératives, telles que l’arthrose, les maladies articulaires dégénératives et les discopathies dégénératives. Les articles qui n’incluaient pas explicitement des groupes recevant du DN et du TPMT à des fins de comparaison ont également été exclus.
Deux examinateurs ont effectué indépendamment un premier tri des titres et des résumés des articles trouvés en fonction des critères d’inclusion et d’exclusion. En cas de désaccord, un troisième examinateur a passé en revue le titre et le résumé de l’étude pour parvenir à un consensus. Pour les études qui ont satisfait à l’examen du titre et du résumé, les articles en texte intégral ont été obtenus et examinés de manière indépendante. Les articles en texte intégral qui ont été exclus sont détaillés dans l’annexe S2. En cas de désaccord, un troisième examinateur aurait été utilisé pour résoudre les divergences concernant l’éligibilité.
Évaluation de la qualité
Deux examinateurs indépendants et en aveugle ont utilisé l’échelle PEDro, une mesure valide et fiable de la qualité méthodologique, pour évaluer la qualité des articles [16,17]. L’échelle PEDro se compose de onze éléments, dont dix portent sur la validité externe. Les réponses à chacun des 10 items étaient ‘oui’ (un point) et ‘non’ (zéro point), ce qui donne un score maximum possible de dix. Les scores ont été comparés point par point et les désaccords ont été réglés par un troisième évaluateur en aveugle. Les scores supérieurs à neuf, entre six et huit, entre quatre et cinq, et inférieurs à quatre sont considérés comme étant d’excellente qualité, de bonne qualité, de qualité moyenne et de mauvaise qualité, respectivement [18,19].
Deux examinateurs indépendants ont utilisé l’outil Cochrane de risque de biais pour évaluer les biais de sélection, de performance, de détection, d’attrition, de déclaration et autres biais [20]. Un troisième réviseur en aveugle a réglé les désaccords.
Extraction des données
Les éléments suivants ont été systématiquement extraits de chaque étude incluse dans cette revue systématique : auteur, données démographiques de l’étude, intervention et protocole de la DN et de la TPMT, paramètres des résultats, à savoir l’échelle visuelle analogique (EVA), l’échelle d’évaluation numérique (NRS), le seuil de douleur à la pression (PPT) et l’indice d’invalidité du cou (NDI), et principaux résultats. Bien que le plan initial ait été d’évaluer les effets à court et à long terme, il n’y avait pas suffisamment d’études examinant les effets à long terme. Par conséquent, pour maintenir la cohérence entre les études, les données n’ont été extraites que pour la période à court et moyen terme, soit de 1 semaine à 28 jours, avec une à deux séances de traitement par semaine. Les données ont été comparées par la suite pour s’assurer qu’elles avaient été extraites avec précision de chaque étude.
Synthèse et analyse des données
Des méta-analyses ont été réalisées lorsque des données sur la mesure des résultats concernant la douleur (VAS, NRS et PPT) et la fonction (NDI) étaient disponibles dans un minimum de trois essais cliniques qui ont rapporté des mesures de résultats similaires, des méthodes de collecte de données similaires et qui ont utilisé des calendriers similaires pour l’évaluation des mesures de résultats, c’est-à-dire à court et moyen terme. Afin de produire la meilleure synthèse possible, seules les études de qualité moyenne à élevée sur l’échelle PEDro et de faible risque sur l’outil de risque de biais de Cochrane ont été incluses dans les méta-analyses. Les données des méta-analyses ont été analysées à l’aide du tableur Neyeloff Microsoft Excel. Le modèle à effet aléatoire a été utilisé pour tenir compte de la variabilité entre les études. La taille de l’effet utilisée pour mesurer la différence moyenne standardisée, c’est-à-dire le d de Cohen et les intervalles de confiance ont été calculés pour chaque étude incluse dans l’analyse à l’aide de la formule suivante :
d = (xexperimental post – xcontrol post)/SDpooled
où, pour les mesures de résultats des scores VAS, PPT ou NDI, xexperimental post est la moyenne post-traitement pour le groupe DN, xcontrol post est la moyenne post-traitement pour le groupe TPMT, et SDpooled est la racine carrée de la moyenne des écarts types post-traitement. Les intervalles de confiance à 95 % ont été calculés à l’aide de la formule suivante :
95% CI = d ± 1.96 x SEd
où SEd = √[(nexperimental + ncontrol)/(nexperimental x ncontrol)] + [d2/2(nexperimental+ ncontrol)]. nexperimental est le nombre de sujets dans le groupe DN, ncontrol est le nombre de sujets dans le groupe TPMT, et d est la taille de l’effet. Les tailles d’effet de 0,2, 0,5 ou 0,8 sont interprétées comme des valeurs de référence.
Résultats
Sélection d’études
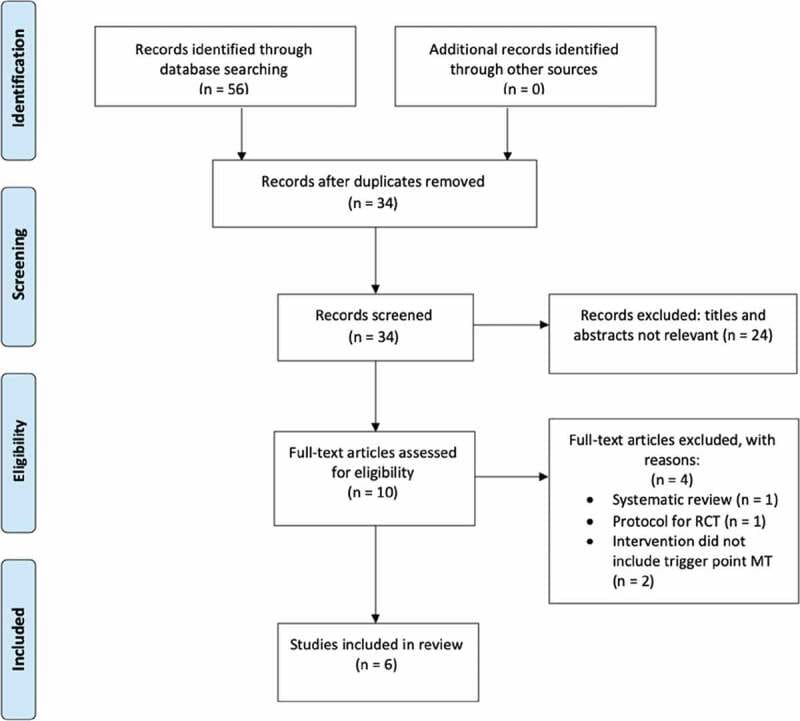
La recherche a donné lieu à un total de 56 études. Après l’élimination des doublons, le tri des titres et des résumés, et le tri des articles en texte intégral, il restait six essais contrôlés randomisés pertinents. Un aperçu de la sélection des études est présenté dans la figure 1.
Conclusion
Cette étude est conforme aux recherches existantes qui ont démontré l’efficacité de la DN et du TPMT pour améliorer la douleur et la fonction à court et moyen terme chez les patients souffrant du syndrome de douleur myofasciale dans le cou et le haut du dos. Aucune des deux interventions n’est apparue supérieure à l’autre. L’efficacité des deux interventions permet aux cliniciens et aux patients d’avoir plus de choix dans leur plan de traitement.